RECURSO EDUCACIONAL ÚLCERA EM PÉ DIABÉTICO
A avaliação dos pés do paciente com diabetes deve ser feita em todas as consultas. Solicitar ao paciente que remova os sapatos e meias em cada consulta para um exame completo. Também a orientação ao paciente, sobre os cuidados com os pés deve ocorrer em todas as consultas.
Incluir na avaliação:
A) Histórico de alterações e úlceras nos pés
B) Condições de Mobilidade
- Solicitar que o paciente caminhe três metros; observar alterações na marcha e distribuição de peso.
C) Condições dos sapatos e meias
- Avaliar o tamanho e as condições dos sapatos.
- Os melhores sapatos são os fechados. Sandálias e chinelos não são recomendadas para pessoas com diabetes.
- Solicite que o paciente fique de pé sobre uma folha de papel e faça um traçado do contorno de seu pé. Recorte o traçado e compare-o com a sola do sapato. O traçado deve caber dentro dos limites da sola do sapato. Assim, o paciente consegue perceber que isso não ocorre se o sapato estiver apertado. Ele poderá então levar o traçado consigo quando for comprar sapatos. Sugira que compre sapatos após o meio do dia, quando os pés estiverem levemente edemaciados.
- Os sapatos devem ter aproximadamente de 1 a 1 ½ cm de espaço para os dedos. A área dos sapatos onde os dedos se acomodam deve ser arredondada ou quadrada e nunca afinada. Os sapatos feitos de couro ou lona permitem melhor circulação de ar e têm melhor resultado.
- Sapatos com fechos com cadarços ou velcro são os mais recomendados, pois podem ser ajustados de acordo com o edema dos pés.
- As meias devem ser preferencialmente de algodão pois absorvem a umidade.
D) Edema
- Obtenha o histórico do edema bilateral pois este pode indicar problemas relacionados ao coração, rins, ou estase venosa.
- O edema localizado pode indicar infecção ou fratura neuropática precoce.
Figura 8: Apresentação de pés com edema em pacientes com úlcera neuropática.
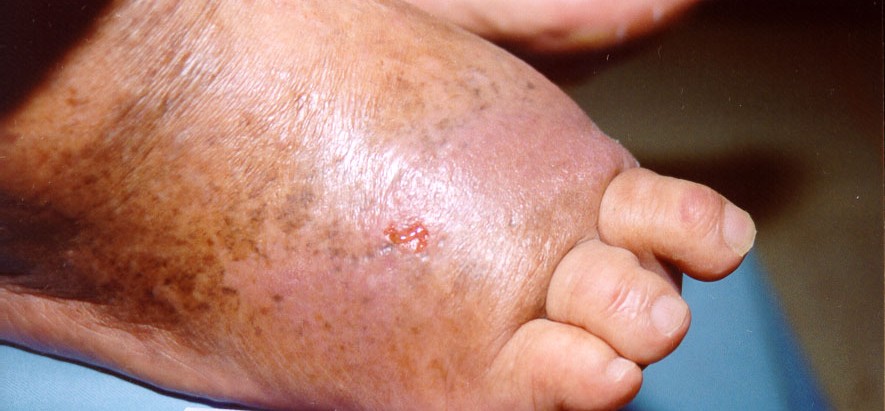
Fonte: Acervo pessoal.
E) Temperatura da pele
- Palpe ambos os pés simultaneamente, comparando áreas de temperatura elevada ou diminuída.
- Verifique se existem “áreas quentes” (sinal de infecção, pé de Charcot) e áreas frias (sinal de insuficiência arterial).
- Examine os pés para verificar a presença de celulite.
- Examine os pés para identificar a presença de gangrena.
Figura 9: Apresentação de pé com amputação e presença de gangrena.
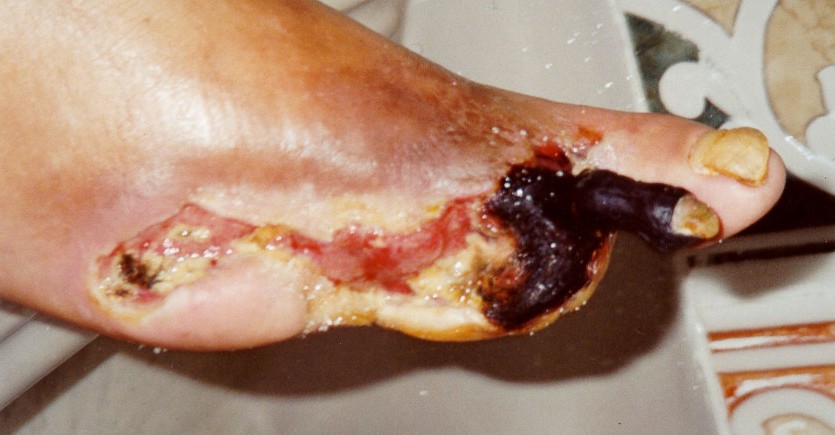
Fonte: Acervo pessoal.
F) Formato dos pés
1. Examine os pés e para verificar a presença de fraturas neuropáticas, valgismo de hálux (joanetes), arcos plantares planos ou altos, sinais de cirurgias anteriores, atrofias, dedos em martelo.
Figura 10: Apresentação de pé com valgismo de hálux e lesão.
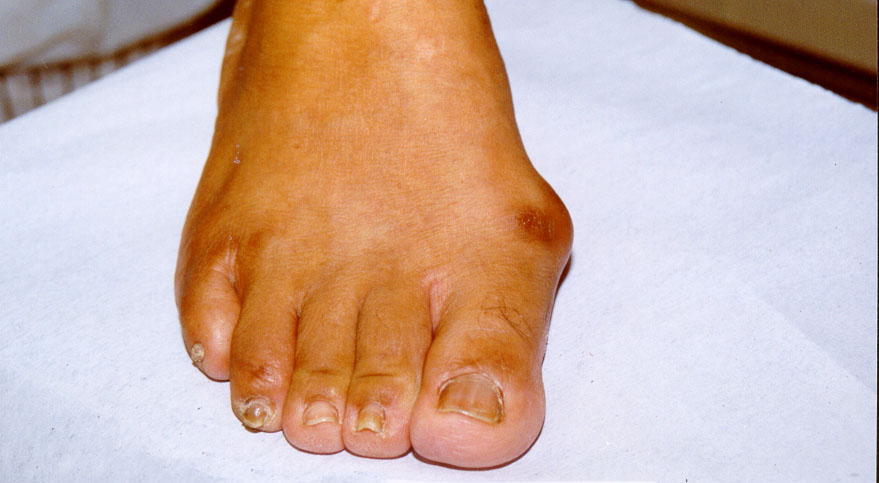
Fonte: Acervo pessoal.
2. O paciente pode necessitar de sapatos com formato especial.
G) Unhas dos dedos dos pés
- Verifique a existência de unhas grossas ou encravadas.
- Identifique a cor das unhas – a cor arroxeada ou avermelhada pode indicar sangramento dentro ou sob as unhas; unhas esverdeadas ou amareladas podem indicar a presença de fungos.
- Verifique como as unhas são cortadas. Devem ser cortadas de forma reta, sem aprofundar os cantos.
- Avalie a necessidade de encaminhamento do paciente para especialista no tratamento dos pés (médicos generalistas, enfermeiros especialistas e diabetologistas previamente treinados).
H) Formação de calosidade.
- A calosidade indica a pressão de sapatos de tamanho inadequado ou a distribuição incorreta do peso da pessoa ao caminhar.
- As calosidades aumentam a pressão localizada em até 30%. Úlceras podem se desenvolver sob a calosidade.
Figura 11: Apresentação de pés com úlceras neuropáticas e amputação de hálux.
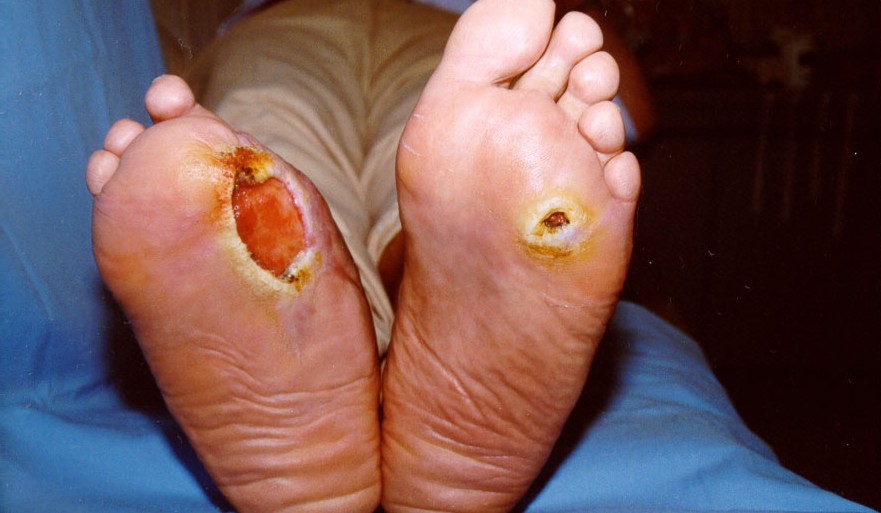
Fonte: Acervo pessoal.
I) Fraqueza muscular.
Com o paciente sentado, solicite que este levante e abaixe um pé de cada vez enquanto você exerce uma força contrária no pé com a mão. Pacientes com a musculatura fraca não conseguirão levantar ou abaixar o pé com essa pressão.
J) Avaliação vascular do pé – A Doença Vascular Periférica (DVP) apresenta a probabilidade de ocorrência 5 vezes maior em pessoas com diabetes, mas constitui uma causa para as úlceras dos pés em somente 30% dos casos.
- Pulsos: devem ser palpados os pulsos nas artérias tibiais posteriores e pediosas dorsais, mas sua presença não elimina a possibilidade de DVP. Caso haja ausência de pulsação, as pulsações das artérias poplíteas e femorais devem ser examinadas. O índice de pressão tornozelo/braço – ITB abaixo de 0,9 indica doença arterial oclusiva. A calcificação arterial dos vasos dos pés ocasiona o endurecimento das artérias, que provoca um resultado falso positivo na avaliação do índice isquêmico.
- Perda de pêlos.
- Claudicação no andar é o primeiro sintoma de DVP.
- Verifique a presença de dor noturna e/ou do alívio durante o repouso com pendência das pernas.
- Pés frios.
- Rubor na posição pendente; empalidecimento à elevação.
- Atrofia de tecido gorduroso subcutâneo.
- Aparência brilhante da pele.
- Verifique o tempo do enchimento capilar no leito ungueal.
- Avalie a presença dos fatores de risco – tabagismo e colesterol elevado.
- Avalie a necessidade de encaminhamento para a realização de exames complementares, tais como ultrassonografia tipo “Doppler scan” e arteriografia dos vasos periféricos.
K) Sensação de Pressão - Medida com um monofilamento Semmes-Weinstein de 10 g (5,07).
Devem ser testados nove pontos na região plantar e um na dorsal.
Na região plantar: 1º, 3º e 5º dedos; 1ª, 3ª e 5ª cabeças metatarseanas; regiões laterais do meio pé e na região dorsal entre 1º e 2º dedos.
Figura 12: Apresentação de desenho dos pés na região dorsal e plantar para registro das áreas de sensibilidade.
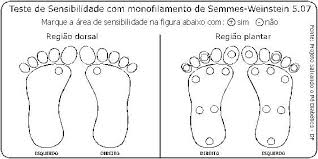
Fonte: Acervo pessoal.
A incapacidade do paciente de sentir o filamento de 10 g em quatro ou mais pontos, entre os dez pontos testados, demonstra neuropatia sensitiva ou seja, a ausência de proteção nos pés.
O monofilamento deve ser utilizado cuidadosamente, da seguinte maneira:
- Mostre o filamento ao paciente e aplique-o em sua mão para que reconheça o tipo de estímulo.
- Solicite ao paciente para manter os olhos fechados durante o teste.
- Peça ao paciente para prestar atenção e simplesmente responder “sim” ao sentir o filamento.
- Ao aplicar o monofilamento, mantenha-o perpendicularmente à superfície testada, a uma distância de 1-2 cm; com um movimento suave, faça-o curvar-se sobre a pele e retire-o. A duração total do procedimento, do contato com a pele e da remoção do monofilamento, não deve exceder dois segundos.
- Se o monofilamento escorregar pelo lado, desconsidere a eventual resposta do paciente e teste o mesmo local novamente mais tarde.
- Use uma seqüência ao acaso nos locais de teste.
- Havendo áreas ulceradas, necróticas, cicatriciais ou hiperceratóticas, teste o perímetro da mesma.
- Se o paciente não responder à aplicação do filamento num determinado local, continue a seqüência randômica e volte posteriormente àquele local para confirmar.
- Conserve o filamento protegido, cuidando para não amassá-lo ou quebrá-lo, se necessário, limpe-o com solução de hipoclorito de sódio a 1:10.
- Demorará algum tempo para que as pessoas muito idosas se orientem para o que está sendo feito. Evitar perguntar sobre a sensibilidade do monofilamentono local para não induzir a resposta. Na presença de calos/calosidades, avaliar a região circundante, pois os pacientes provavelmente não sentirão o monofilamento nestas regiões.
L) Sensação de vibração.
Pode-se utilizar um diapasão com 128Hz de freqüência aplicado à ponta do hálux e outras saliências ósseas .
- Este teste sensitivo deve ser realizado em um ambiente calmo e relaxante. Inicialmente, aplique o diapasão sobre o pulso, ou o cotovelo, ou a clavícula do paciente de modo que ele saiba o que será testado.
- O paciente não deve ver se e onde o examinador aplica o diapasão. O diapasão é aplicado sobre a parte óssea dorsal da falange distal do hálux.
- A aplicação é perpendicular com uma pressão constante.
- Repita esta aplicação duas vezes, mas alterne com, pelo menos, uma simulação, na qual o diapasão não vibre.
- O teste é positivo se o paciente responde corretamente a, pelo menos, duas das três aplicações, e negativo, isto é, em risco de ulceração, com duas a três respostas incorretas.
- Se o paciente é incapaz de perceber a vibração no hálux, o teste é repetido em segmentos mais proximais, como o maléolo ou tuberosidade da tíbia.
- A perda de sensibilidade vibratória não é identificada precocemente.
M) Úlceras: Fatores de risco associados
- Neuropatia periférica.
- Anormalidade estrutural do pé.
- Limitação da Mobilidade Articular.
- História de úlceras anteriores.
- História de amputação de extremidades dos membros inferiores.
- Retinopatia.
- Nefropatia.
- Duração da diabetes (aumentada).
- Controle glicêmico abaixo de condições ótimas.
- Idade avançada.
- Insuficiência vascular.
- Calçados inadequados/andar descalço.
- Fatores psicossociais (negação da doença, baixo nível sócio-econômico, morar sozinho).

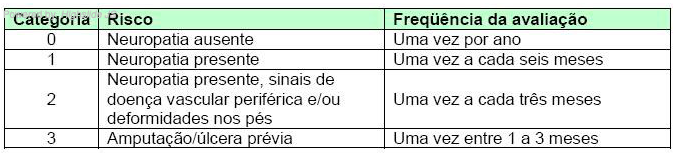
N) Classificação do risco para lesões
A periodicidade da reavaliação deve ser flexível, adaptada individualmente, levando em conta aspectos relacionados à capacidade para o autocuidado, como a adesão, o empoderamento e a educação em saúde. Dessa maneira, indivíduos que apresentem alterações ou fatores de risco (como história de úlcera), mas bem orientados, aderentes e empoderados podem ser acompanhados de maneira segura e responsável com retornos menos frequentes que o recomendado. Acesse a fonte aqui.
O) Classificação das úlceras do pé diabético segundo o Sistema de Wagner. Acesse aqui.
- Grau 0: Pé em risco de ulceração,mas com ausência de úlceras.
- Grau 1: Úlceras superficiais com perda total da pele; sem infecção e comumente de etiologia neuropática. Presentes em áreas de pressão, tais como as extremidades metatársicas, mas podem ocorrer nos dedos ou outros locais.
- Grau 2: Principalmente neuropáticas e mais profundas, freqüentemente penetrando no tecido subcutâneo. Têm infecção, mas sem envolvimento ósseo. O diagnóstico de infecção é geralmente feito com a evidência de secreção purulenta, inflamação e celulite. Febre geralmente ausente. Em mais de 70% dos pacientes, uma média de 3 a 5 microrganismos são observados em cultura.
- Grau 3: Celulite, formação ocasional de abcesso, osteomielite.
- Grau 4: Presença de gangrena no antepé.
- Grau 5: Presença de gangrena em todo o pé.
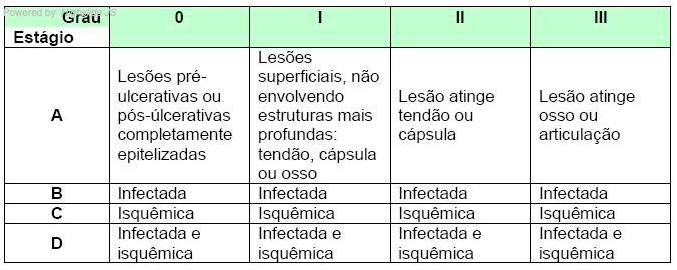
P) Classificação das úlceras do pé diabético segundo o Sistema de Classificação da Universidade do Texas. Acesse aqui.
Referência básica
Brasil. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Atenção Básica. Manual do pé diabético : estratégias para o cuidado da pessoa com doença crônica / Ministério da Saúde, Secretaria de Atenção à Saúde, Departamento de Atenção Básica. – Brasília : Ministério da Saúde, 2016. 62 p. Acesse aqui.